55岁的孙女士,平时身体还算不错,多年的高血压控制尚可,近来却得上了一种怪病,入院2月前莫名出现行走不稳,走路踩棉花感,晃晃悠悠。症状持续1个月后又开始出现反应力差,逻辑思维能力、记忆力逐渐减退的症状,在当地医院做过简单检查,却没有查出明显问题。但又过了半个月,孙女士甚至开始出现大小便失禁症状,严重影响了正常生活。
多方打听后患者来到山东大学齐鲁医院(青岛)就诊,行MRI检查提示双侧大脑半球脑白质对称性病变,考虑代谢性或中毒性疾病。行MRA检查见脑内多发异常血管影,结合病史,考虑烟雾病。收入神经内科病房后,完善一系列检查未见代谢性或中毒性疾病表现。进一步行脑血管造影检查明确病因。脑血管造影是脑血管病诊断的金标准,造影后发现了本病例根源所在:也不是烟雾病,而是罕见的一例右侧横窦区硬脑膜动静脉瘘。
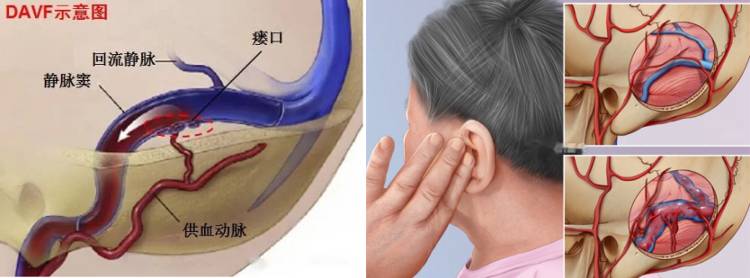
何为硬脑膜动静脉瘘呢?就是供应硬脑膜的动脉血管经由某种病理状态下形成的瘘口直接流入颅内静脉或静脉窦的一种疾病。高压的动脉血流与低压的静脉血流汇合,致使动脉血没有给脑组织供应养料就直接流走浪费掉了,而静脉及静脉窦内压力被迫升高,静脉血无法正常回流甚至逆流,导致颅内压升高,脑细胞静脉性肿胀坏死,所以孙女士的MRI显示双侧脑组织广泛变性。这就像火线与零线搭在一起形成了短路,尤其是本病例累及深部脑核团的静脉回流,引起了严重的脑功能障碍。本病十分罕见,有文献报道,硬脑膜动静脉瘘在脑血管畸形中仅仅占10%,而累及小脑幕的横窦区硬脑膜动静脉瘘又占其中的4%到8%。而且本病症状多样,不典型,诊断治疗往往滞后,预后极差,有学者随访总结,未接受治疗或者未治愈的5例患者,随访过程中3例死亡,1例中度残疾。
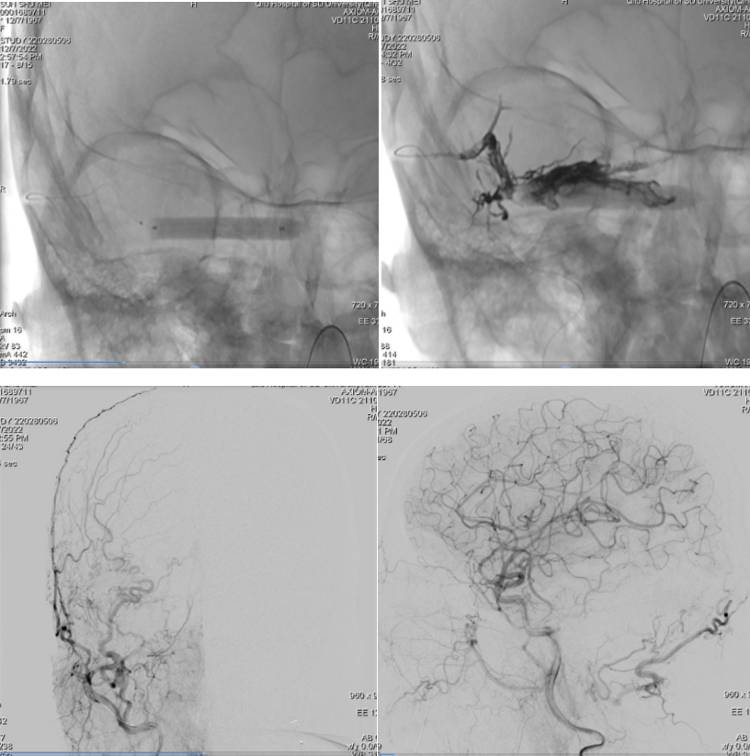
孙女士的病情进展也很快,在入院不到3天的时间内,病情就渐进性加重,出现昏睡的情况,四肢也基本呈瘫痪状态。孙女士的手术治疗迫在眉睫,经神经外科副主任王益华副主任医师会诊后,转入神经外科进一步手术治疗。术前,在学科带头人王志刚教授和科主任徐淑军教授带领下,全科医师积极进行术前讨论,查阅文献资料,集思广益,大家一致认为,为挽救生命,逆转病程,需要实施介入手术。但此类硬脑膜动静脉瘘往往供血动脉多,瘘口广泛,而且静脉窦引流速度快,想完成一次介入手术的治愈性栓塞(完全性无残留的栓塞)十分困难,因为一旦栓塞胶逆流堵塞供血动脉可能导致手术无法完成,还有可能出现误栓脑深部静脉的情况,危及生命,手术风险极高。执行手术操作的王益华有着丰富的治疗硬脑膜动静脉瘘的经验,他表示,可以经供血瘘口的脑膜中动脉注射栓塞胶,同时,在右侧横窦内实施球囊保护并辅助瘘口封堵,增加治愈性栓塞(完全性无残留的栓塞)的可能性。医护团队以最快的速度完善术前准备后,手术如期开始。王益华及其带领的血管病专业团队中有王成龙、王超超,郭振涛三位博士,经验丰富。他们按照术前规划的方案,从右侧股动脉、左侧股静脉实施双侧穿刺,动脉静脉两套管路系统“双管齐下”,脑膜中动脉内栓塞注胶导管与右侧横窦内的球囊导管先后到位。然后在路图指引下逐步向瘘口注射栓塞胶,术中需要根据胶水的弥漫速度、方向进行多角度的调整,这对术者要求极高。最终,在多次间断注胶后,王益华教授团队完成本例右侧横窦区硬脑膜动静脉瘘的治愈性栓塞(完全性无残留的栓塞)。
病来如山倒,病去如抽丝。手术的圆满完成不代表疾病的最终治愈,由于长期静脉系统高压造成的脑功能障碍持续存在,患者术后一直处于昏迷、四肢瘫痪状态,且自主呼吸不稳定,氧饱和度低,气管插管不能拔除,进一步又出现血钠升高至危急值。患者经过气管切开、呼吸机调整、输血支持等一系列治疗后,终于平稳脱机,电解质恢复正常。最终,患者顺利出院,进一步行高压氧等康复治疗。
现在患者状态逐渐好转,已经能进行简单交流,虽然胃管没有拔出,但已可自主进食,四肢可自主活动。
山东大学齐鲁医院(青岛)神经外科血管病专业一直处于国内领先水平,能够完成脑动脉瘤,脑动静脉畸形,脑动脉狭窄,烟雾病,急症脑动脉取栓等亚专科疾病的诊治工作,而且注重相同疾病的个体化治疗,让患者切实收益。随着医院二期工程落成,神经外科将获得更大的舞台,更好地为岛城人民服务。






